過敏性腸症候群と診断された人の中に、非セリアックグルテン過敏症の人がかなりの割合で存在することがわかってきました。非セリアックグルテン過敏症では、小麦に含まれるグルテンなどを摂取することで、慢性的な腹痛、下痢、腹部膨満が起きます。このような症状で悩んでいる方は、一度、グルテンフリーを試してみてはどうでしょうか。
過敏性腸症候群(IBS)とはどんな病気
過敏性腸症候群(IBS : Irritable Bowel Syndrome)は、検査で腸に炎症、潰瘍、内分泌異常などの器質的疾患が認められないのに、
- 急にお腹が痛くなる(腹痛)
- 急に下痢をする
- ガスが溜まっておなかが張る(腹部膨満)
- おならが出てしまう(音が出る、臭いがする)
という症状が現れる病気です。20~30 歳代の女性に多く、日本人全体でみると、10 人 に 1 人 が過敏性腸症候群です 1)。これは海外でも同じで、最新のデータでは人口の 10~15 % が過敏性腸症候群だそうです 2)。

過敏性腸症候群の原因はよくわかっておらず、ストレスや不安、腸の知覚過敏、腸粘膜が弱くなる、腸内細菌叢の変化が症状が現れる引き金になっていると考えられています。また過敏性腸症候群を起こしやすい食べものと起こしにくい食べものがわかってきており、食事をコントロールすることで、過敏性腸症候群の患者さんの 70~86 % に効果があったという研究結果も出ています 3) 4)。
過敏性腸症候群の症状や原因については、こちらをご覧ください。
過敏性腸症候群は、慢性的に腹部の膨張感や腹痛を感じたり、下痢や便秘などの便通の異常が起きる病気です。命に関わるものではありませんが、日常生活に著しい支障をきたします。何と、日本人の10人に1人が過敏性腸症候群なんかだとか。過敏性腸症候群の症[…]
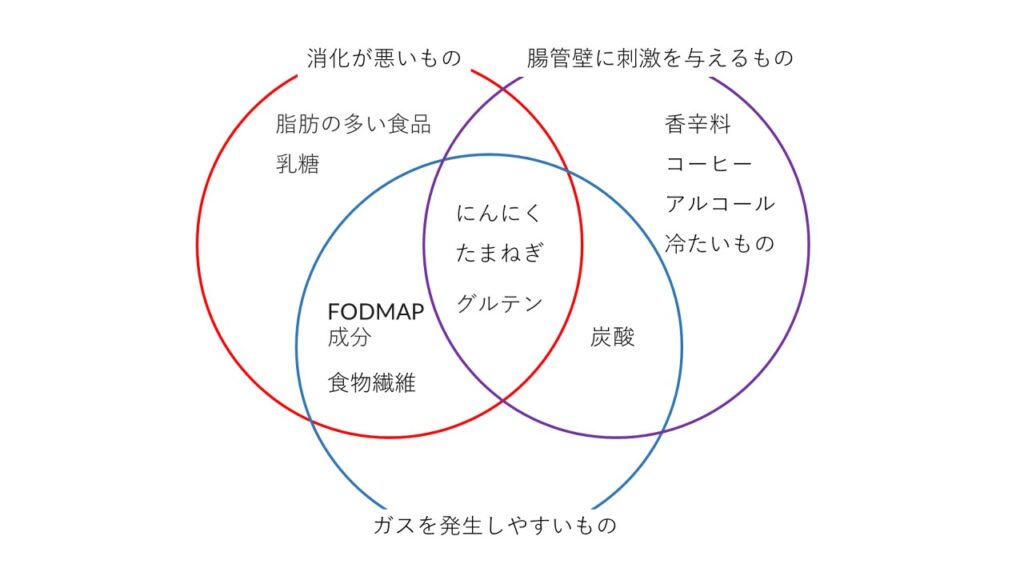
過敏性腸症候群を起こしやすい食べものとは、どんなものでしょうか。具体的には次の 3 つです。
- 消化が悪いもの
- 腸管壁に刺激を与えるもの
- ガスを発生しやすいもの
過敏性腸症候群の一部は非セリアックグルテン過敏症
20 年ほど前から欧米を中心に、非セリアックグルテン過敏症(NGCS)という病気の報告が増えるようになりました。NCGSは、小麦に含まれるグルテンなどを摂取することで、腸と腸外に症状が現れる病気のうち、小麦アレルギーとセリアック病を除いたものです。
ずいぶん回りくどい言い方ですが、まだ診断基準が確定していない、新しい病気と思って下さい。小麦を含む食べものを食べると、数時間後以降に、腹痛、下痢、腹部膨満や便通の異常が起きます 5)。これは過敏性腸症候群で見られる症状と非常によく似ています。
以前から、過敏性腸症候群(IBS)と非セリアックグルテン過敏症(NCGS)は、症状が重複しているという報告が多数ありました 6) 7)。また IBS と診断された人の中に、NCGS の症状を示す人、つまりグルテンを含むものを食べると、腹痛、下痢などの症状が出る人が 14~30 % 程度存在したという研究結果もあります 8)9)。そして最近は、NCGS を IBS のサブグループとして位置づけることができるのではないかとの意見まで出ています 10)。
整理すると、過敏性腸症候群(IBS)と診断された人の中に、非セリアックグルテン過敏症(NCGS)の人がいて、その人たちの腹痛、下痢などの原因は小麦などに含まれるグルテンなので、グルテンフリーにすれは症状はよくなる、ということです。

NCGSとNCGS以外の過敏性腸症候群の見分け方
厳格なグルテンフリー生活を2週間以上
非セリアックグルテン過敏症(NCGS)は、過敏性が腸症候群(IBS)のタイプの一つだという説明をしました。では、NCGSと、NCGS 以外の IBS を見分ける方法はあるのでしょうか。
一番確実なのは、小麦、大麦、ライ麦を含む食べものを一切食べるのをやめて、胃腸症状に変化があるか自分で確認することです。つまり厳格なグルテンフリーの食生活を送ります。通常、NCGS の場合、グルテンを完全に抜く必要はありませんが、このテストの際はがんばって最低 2 週間、グルテンフリー を続けてください。この間、これまで起きていた腹痛、下痢、腹部膨満や便通の異常が改善されたら、原因は小麦だったことがはっきりします。
IgG 抗体検査は意味がない
2 週間厳密なグルテンフリーをやらなくても、血液中の 抗グリアジンIgG という抗体の有無を調べればわかるという説もあります 11)。
どういうことかというと、IBS の患者さんにグルンフリー食を摂ってもらったところ、一部の人だけ腹痛、下痢、便秘の症状が改善しました。改善した人は抗グリアジン IgG を持っていた人の割合が高かったことから、抗グリアジン IgG の有無を調べれば、グルテンにアレルギー反応を示すNCGSかどうか、見分けることができる、というものです。
一方で、IgG 抗体は検査の直前に成分を摂取すると体内にできるため、バイオマーカーとしての有用性は低いという意見もあります 12)。グリアジンというのはグルテンを構成するたんぱく質です。アレルギーの有無に関係なく、検査の前にグルテンを含むものを食べていると、抗グリアジン IgG が血液中にできますし、食べていなければ IgG 抗体はできません。
自由診療で IgG 抗体検査 を勧めるクリニックもあるようですが、日本アレルギー学会、日本小児アレルギー学会や、米国や欧州のアレルギー学会では、食物アレルギーにおける IgG 抗体の診断的有用性を公式に否定していることも、付け加えておきます 13)。

まとめ
- 過敏性腸症候群(IBS)は腸に器質的疾患がないのに、腹痛、下痢、腹部膨満、便通異常が起きる病気。日本人の 10 人に 1 人がかかっている。
- ストレスや不安、腸の知覚過敏、腸粘膜の損傷、腸内細菌叢の変化などが IBS の発症に関わっているほか、IBS を起こしやすい食べものもわかっている。
- 非セリアックグルテン過敏症(NCGS)は小麦などグルテンを含むものを食べると、腹痛、下痢、腹部膨満や便通異常といった、IBS と似た症状が起きる病気。
- IBS と診断された人の中に、NCGS の症状を示す人が 14~30 % 存在した。NCGS を IBS の一種として含める可能性がある。逆に、IBS と診断された人の一部は、グルテンフリーにすると症状が改善する可能性がある。
- NCGS と NCGS 以外の IBS を見分けるためには、2 週間程度、厳密なグルテンフリー生活を送って、IBS の症状が改善したかどうか確認するのが最も確実。抗グリアジン IgG 抗体を調べる方法もあるが、専門家は有用性を否定している。
参考文献
1) 日本消化器病学会ガイドライン
https://www.jsge.or.jp/guideline/disease/ibs.html
2) Patel N, Shackelford K. Irritable Bowel Syndrome. In: StatPearls. Treasure Island (FL): StatPearls Publishing; July 10, 2021.
3) Altobelli E, Del Negro V, Angeletti PM, Latella G. Low-FODMAP Diet Improves Irritable Bowel Syndrome Symptoms: A Meta-Analysis. Nutrients. 2017; 9(9):940. Published 2017 Aug 26. doi: 10.3390/nu9090940
4) Nanayakkara WS, Skidmore PM, O’Brien L, Wilkinson TJ, Gearry RB. Efficacy of the low FODMAP diet for treating irritable bowel syndrome: the evidence to date. Clin Exp Gastroenterol. 2016; 9:131-142. Published 2016 Jun 17. doi: 10.2147/CEG.S86798
5) Koumbi L, Giouleme O, Vassilopoulou E. Non-Celiac Gluten Sensitivity and Irritable Bowel Disease: Looking for the Culprits. Curr Dev Nutr. 2020; 4(12):nzaa176. Published 2020 Dec 31. doi: 10.1093/cdn/nzaa176
6) Aziz I, Lewis NR, Hadjivassiliou M, et al. A UK study assessing the population prevalence of self-reported gluten sensitivity and referral characteristics to secondary care. Eur J Gastroenterol Hepatol. 2014; 26(1):33-39. doi: 10.1097/01.meg.0000435546.87251.f7
7) Volta U, Bardella MT, Calabrò A, Troncone R, Corazza GR; Study Group for Non-Celiac Gluten Sensitivity. An Italian prospective multicenter survey on patients suspected of having non-celiac gluten sensitivity. BMC Med. 2014; 12:85. Published 2014 May 23. doi: 10.1186/1741-7015-12-85
8) Usai-Satta P, Bassotti G, Bellini M, Oppia F, Lai M, Cabras F. Irritable Bowel Syndrome and Gluten-Related Disorders. Nutrients. 2020; 12(4):1117. Published 2020 Apr 17. doi: 10.3390/nu12041117
9) Barbaro MR, Cremon C, Stanghellini V, Barbara G. Recent advances in understanding non-celiac gluten sensitivity. F1000Res. 2018; 7:F1000 Faculty Rev-1631. Published 2018 Oct 11. doi: 10.12688/f1000research.15849.1
10) Transeth EL, Dale HF, Lied GA. Comparison of gut microbiota profile in celiac disease, non-celiac gluten sensitivity and irritable bowel syndrome: A systematic review. Turk J Gastroenterol. 2020; 31(11):735-745. doi: 10.5152/tjg.2020.19551
11) Pinto-Sanchez MI, Nardelli A, Borojevic R, et al. Gluten-Free Diet Reduces Symptoms, Particularly Diarrhea, in Patients With Irritable Bowel Syndrome and Antigliadin IgG. Clin Gastroenterol Hepatol. 2021; 19(11):2343-2352.e8. doi: 10.1016/j.cgh.2020.08.040
12) Volta U, Bardella MT, Calabrò A, Troncone R, Corazza GR; Study Group for Non-Celiac Gluten Sensitivity. An Italian prospective multicenter survey on patients suspected of having non-celiac gluten sensitivity. BMC Med. 2014; 12:85. Published 2014 May 23. doi: 10.1186/1741-7015-12-85
13) 日本アレルギー学会、学会見解、血中食物抗原特異的IgG抗体検査に関する注意喚
https://www.jsaweb.jp/modules/important/index.php?content_id=51



